糖尿病|大田区久が原の内科・小児科|久が原ファミリークリニック|池上駅徒歩12分・土曜日も診察対応
糖尿病
Diabetes mellitus
Diabetes mellitus

「健診で血糖値が高いと言われたが、症状がないから大丈夫」と放置していませんか?
糖尿病は、血糖値が慢性的に高い状態が続く生活習慣病です。初期の段階では自覚症状がほとんどなく、気づかないうちに全身の血管や神経がダメージを受け続けます。進行すると、失明・透析・足の切断など深刻な合併症を引き起こすだけでなく、脳梗塞や心筋梗塞など命に関わる病気のリスクも大きく高まります。
糖尿病は早期発見・早期治療によって、合併症を防ぎ、普通の生活を長く続けることができる病気です。気になる方は、どうぞお気軽に当院へご相談ください。
上記の項目に一つでも当てはまる方は、どうぞお気軽に当院へご相談ください。症状がない段階でも、早めに受診することが将来の大きなリスクを防ぐ最善の方法です。
「血糖値」とは、血液中に含まれるブドウ糖(グルコース)の濃度のことです。私たちが食事をすると、消化・吸収されたブドウ糖が血液中に流れ込み、血糖値が上昇します。このとき、膵臓のランゲルハンス島β細胞から分泌される「インスリン」というホルモンが、ブドウ糖を全身の細胞に取り込ませてエネルギーとして利用させたり、余った分をグリコーゲンに変換して肝臓や筋肉に貯蔵させたりすることで、血糖値を一定の範囲に保っています。インスリンは、体内で血糖値を下げる唯一のホルモンです。
ところが、何らかの原因でインスリンの分泌量が不足したり、分泌されても十分に働かなくなったりすると、ブドウ糖が細胞に取り込まれずに血液中にあふれ、血糖値が慢性的に高い状態が続きます。これが「糖尿病」です。
初期の段階では自覚症状がほとんどないため、気づかないまま進行してしまうケースが少なくありません。健康診断で血糖値やHbA1cの異常を指摘された場合は、症状がなくても早めに受診することが大切です。
糖尿病は、その原因や成り立ちによっていくつかの種類に分類されます。日本人の糖尿病患者の95%以上を占めるのが2型糖尿病で、生活習慣と深く関わっています。
| 種類 | 特徴 |
|---|---|
| 1型糖尿病 | 免疫の異常などにより膵臓のβ細胞が破壊され、インスリンがほとんど分泌されなくなる。子どもや若い世代に多く、治療には必ずインスリン注射が必要。 |
| 2型糖尿病 | 遺伝的要因に加え、食べすぎ・運動不足・肥満などの生活習慣が重なって発症。インスリンの分泌低下と働きの低下(インスリン抵抗性)が起こる。中高年に多い。 |
| 妊娠糖尿病 | 妊娠中にはじめて発見・発症した血糖値の異常。出産後に改善することが多いが、将来の2型糖尿病リスクが高まるため注意が必要。 |
| その他 | 膵臓の病気・ステロイド薬の使用・遺伝子異常など、特定の原因によって起こる糖尿病。 |
※1型糖尿病の治療およびインスリンの新規導入は、専門医療機関へご紹介しております。すでにインスリン治療を継続中の方については、引き続き当院でフォローアップが可能です。
2型糖尿病は、遺伝的な体質に加え、日々の生活習慣が積み重なることで発症リスクが高まります。「自覚症状がないから大丈夫」と思っていても、気づかないうちにリスクが蓄積されているケースが少なくありません。以下のような方は、特に注意が必要です。
| リスク因子 | 内容 |
|---|---|
| 肥満・内臓脂肪の蓄積 | インスリンが効きにくくなる「インスリン抵抗性」が生じやすくなる。BMI 25以上、腹囲が男性85cm・女性90cm以上の方は要注意。 |
| 運動不足 | 筋肉量が低下すると血糖の消費が減り、血糖値が上がりやすくなる。デスクワーク中心の方は特に注意。 |
| 食習慣の乱れ | 糖質・脂質の多い食事、食べすぎ、早食い、不規則な食事時間は膵臓に負担をかける。清涼飲料水・ジュースの飲みすぎにも注意。 |
| 遺伝・家族歴 | 両親や兄弟姉妹に糖尿病の方がいる場合、発症リスクが高まる。生活習慣との組み合わせでリスクがさらに上昇。 |
| 加齢 | 40代以降はインスリンの分泌量低下・筋肉量減少により、血糖値が上がりやすくなる。 |
| ストレス・睡眠不足 | 慢性的なストレスや睡眠不足は血糖値を上昇させるホルモンの分泌を増やし、インスリンの働きを妨げる。 |
| 喫煙 | インスリン抵抗性を高め、糖尿病の発症リスクを上昇させる。合併症(血管・神経障害)をさらに悪化させる原因にもなる。 |
| 糖尿病予備群・妊娠糖尿病の既往 | 健診で「境界型」「糖尿病予備群」と言われたことがある方、妊娠糖尿病を経験した方は、定期的な経過観察が重要。 |
糖尿病は「特別な人がなる病気」ではありません。生活習慣の積み重ねによって、誰にでも発症しうる病気です。上記のリスクに思い当たる方は、まず血糖値・HbA1cの検査を受けることをお勧めします。
糖尿病の最大の問題は、高血糖が長期間続くことで全身の血管や神経が徐々にダメージを受け、深刻な合併症を引き起こすことです。糖尿病の合併症は、細い血管が障害される「細小血管合併症」と、太い血管が障害される「大血管合併症」の2つに大きく分けられます。いずれも初期には自覚症状がほとんどなく、気づいたときにはすでに進行しているケースが多いため、早期からの血糖コントロールが何より重要です。
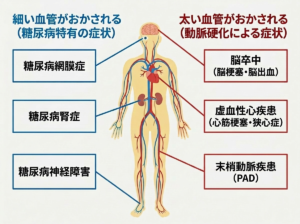
高血糖が続くと、全身の血管や神経がダメージを受けさまざまな合併症を引き起こします。
細小血管合併症は、全身の細い血管が高血糖によって傷つくことで起こります。特に以下の3つは「糖尿病の三大合併症」と呼ばれ、糖尿病に特有の重篤な合併症です。
| 合併症 | 内容 |
|---|---|
| 糖尿病網膜症 | 目の網膜の細血管が障害され、視力低下や失明につながる。日本における成人の失明原因の上位を占める。定期的な眼科受診が重要。 |
| 糖尿病腎症 | 腎臓の細血管が障害され、腎機能が低下する。進行すると人工透析が必要になる。日本の透析導入原因の第1位。 |
| 糖尿病神経障害 | 手足のしびれ・痛み・感覚鈍麻が起こる。足の感覚が低下することで傷に気づかず、壊疽(えそ)から足の切断に至ることもある。 |
大血管合併症は、高血糖・高血圧・脂質異常などが重なって動脈硬化が進行し、太い血管が障害されることで起こります。糖尿病がない方と比べて発症リスクが大幅に高まります。
| 合併症 | 内容 |
|---|---|
| 脳卒中(脳梗塞・脳出血) | 脳の血管が詰まったり破れたりする。麻痺・言語障害・認知症などの後遺症が残ることがある。 |
| 虚血性心疾患(心筋梗塞・狭心症) | 心臓に血液を送る冠動脈が狭くなったり詰まったりする。胸痛・息切れ・突然死のリスク。糖尿病患者では症状が出にくい「無症候性心筋梗塞」に注意。 |
| 末梢動脈疾患(PAD) | 足の血管が狭くなり血流が低下する。歩行時の足の痛み・冷感・しびれが起こり、重症化すると壊疽・切断につながる。 |
糖尿病の合併症は、血糖値を良好にコントロールすることで、発症を防いだり進行を遅らせたりすることができます。「症状がないから大丈夫」と放置せず、定期的な検査と治療の継続が、合併症予防の最大の鍵です。
糖尿病の診断は、血液検査によって行われます。自覚症状がほとんどない段階でも、血糖値やHbA1cを測定することで、糖尿病や糖尿病予備群(境界型)を発見することができます。健康診断で異常を指摘された方は、早めに専門的な検査を受けることをお勧めします。
| 検査項目 | 内容 |
|---|---|
| 空腹時血糖値 | 10時間以上絶食した状態で測定する血糖値。糖尿病診断の基本となる検査。 |
| 随時血糖値 | 食事時間に関係なく測定する血糖値。著しく高い場合は糖尿病が強く疑われる。 |
| 75g経口ブドウ糖負荷試験(OGTT) | ブドウ糖75gを溶かした水を飲み、2時間後の血糖値を測定する。境界型(糖尿病予備群)の発見に有用。 |
| HbA1c(ヘモグロビンエーワンシー) | 過去1〜2か月間の血糖値の平均的な状態を反映する指標。食事の影響を受けないため、診断・管理に欠かせない検査。 |
以下のいずれかに該当する場合、「糖尿病型」と判定されます。糖尿病の確定診断は、検査結果の組み合わせによって異なります。以下のフローチャートをご参照ください。
| 検査項目 | 糖尿病型の基準値 |
|---|---|
| 空腹時血糖値 | 126 mg/dL 以上 |
| 75g OGTT 2時間値 | 200 mg/dL 以上 |
| 随時血糖値 | 200 mg/dL 以上 |
| HbA1c | 6.5% 以上 |
参考:日本糖尿病学会 糖尿病診断基準(2024年版)
| 判定 | 空腹時血糖値 | 75g OGTT 2時間値 |
|---|---|---|
| 正常型 | 110 mg/dL 未満 | 140 mg/dL 未満 |
| 境界型(糖尿病予備群) | 110〜125 mg/dL | 140〜199 mg/dL |
| 糖尿病型 | 126 mg/dL 以上 | 200 mg/dL 以上 |
※境界型(糖尿病予備群)は糖尿病ではありませんが、放置すると糖尿病に進行するリスクが高いため、生活習慣の改善と定期的な経過観察が重要です。
糖尿病の診断・管理には、血糖値とHbA1cの定期的な測定が欠かせません。健診で一度でも異常を指摘された方は、放置せずに早めに受診し、現在の状態を正確に把握することが大切です。
2型糖尿病の治療において、生活習慣の改善は薬による治療と同じくらい重要な「治療の柱」です。食事療法と運動療法を継続することで、血糖値を下げるだけでなく、合併症の予防・進行抑制にも大きな効果があります。「少し血糖値が高い」段階であれば、生活習慣の改善だけで正常範囲に戻ることも珍しくありません。
食事療法は糖尿病治療の最も基本となるものです。「食べてはいけないものがある」というわけではなく、適切なエネルギー量を守りながら、バランスよく食べることが大切です。
1日に摂取する適切なエネルギー量は、体格と身体活動量によって決まります。以下の計算式を参考にしてください。
目標体重の目安は年代によって異なります。
エネルギー係数は身体活動量によって異なります。
| 身体活動量 | エネルギー係数 |
|---|---|
| 軽い労作(大部分が座位の静的活動) | 25〜30 kcal/kg目標体重 |
| 普通の労作(通勤・家事・軽い運動を含む) | 30〜35 kcal/kg目標体重 |
| 重い労作(力仕事・活発な運動習慣) | 35〜 kcal/kg目標体重 |
※実際の目標値は年齢・合併症の有無・血糖コントロールの状態などによって異なります。必ず担当医や管理栄養士にご相談ください。
1日のエネルギーを三大栄養素でバランスよく摂取することが重要です。
| 栄養素 | 摂取エネルギーに占める割合 |
|---|---|
| 炭水化物 | 40〜60% |
| たんぱく質 | 20%まで |
| 脂質 | 20〜30% |
糖質(炭水化物)を極端に制限する食事法は、短期的な血糖改善効果が期待できる一方で、長期的な安全性については慎重な判断が必要です。バランスを大切にしながら、食品の質を意識した食事を心がけましょう。
| 改善ポイント | 目標と具体的な方法 |
|---|---|
| 食物繊維を積極的にとる | 野菜・きのこ・海藻類を毎食とる。食物繊維は血糖値の急上昇を抑える効果がある。1日の野菜摂取量350g以上を目標に。 |
| 食べる順番を意識する | 野菜・汁物→主菜→主食の順番で食べる(ベジファースト)。食後血糖値の急上昇を抑える効果がある。 |
| 清涼飲料水・菓子類を控える | ジュース・炭酸飲料・菓子パンなどは血糖値を急激に上昇させる。水・お茶・無糖飲料に切り替える。 |
| 減塩・脂質に注意する | 塩分は1日6g未満。揚げ物・脂身の多い肉・バターなど飽和脂肪酸の多い食品を控える。高血圧・脂質異常症の合併予防にもつながる。 |
| 規則正しい食事時間 | 1日3食、できるだけ同じ時間に食べる。食事を抜くと次の食後血糖値が急上昇しやすくなる(血糖値スパイク)。 |
運動には、血糖値を下げる・インスリンの働きを高める・体重管理・合併症予防など多くのメリットがあります。特別な運動でなくても、日常生活の中で体を動かす習慣をつけることが大切です。
目標:1回20〜60分・週150分以上。ウォーキング、軽いジョギング、水泳、サイクリングなど。食後1〜2時間後が効果的です。
有酸素運動で血糖改善・脂肪燃焼の効果を高めるには、「少しきつい」と感じる程度の強度(にこにこペース)が最適です。激しすぎる運動は脂肪ではなく糖質が優先的に消費されるため、かえって効率が下がります。
| 目安 | 内容 |
|---|---|
| 心拍数 | 最大心拍数(220-年齢)の60〜70%が目標ゾーン |
| 汗の程度 | 運動開始から10〜20分でじんわり汗ばむ状態 |
| 会話 | 運動中でもギリギリ会話ができるペース(笑顔が消えない程度) |
| 感覚 | 「少しきつい」と感じる程度。息が上がりすぎず、苦しくない強度 |
目標:週2〜3回。スクワット、腕立て伏せ、ダンベル体操など。筋肉量を増やすことでインスリン抵抗性が改善し、血糖値が下がりやすい体質になります。
座りっぱなしを避け、30分に1回は立ち上がる。エレベーターより階段を使う。一駅分歩くなど、日常の中で体を動かす機会を増やすことが継続のコツです。
⚠ 運動時の注意点
空腹時血糖が300mg/dL以上など血糖値が極端に高い場合は運動を控え、まず医師に相談してください。インスリンや一部の血糖降下薬を使用中の方は、低血糖に注意が必要です。運動前後に血糖値を確認する習慣をつけましょう。
食事療法と運動療法は、どちらか一方だけでなく組み合わせて取り組むことで、より大きな効果が得られます。完璧を目指すよりも「無理なく続けられる」ことが最も重要です。一人で悩まず、当院のスタッフと一緒に無理のない改善プランを考えていきましょう。
生活習慣の改善を続けても血糖値が目標値まで下がらない場合、または診断時からすでに血糖値が高い場合には、薬による治療を開始します。薬を使うことは「治療の失敗」ではなく、血糖値を適切にコントロールして合併症を防ぐための大切な手段です。生活習慣の改善と薬の治療は、どちらか一方ではなく、組み合わせて取り組むことが重要です。
血糖降下薬にはいくつかの種類があり、患者さんの血糖値の高さ・合併症・年齢・体質・体重などに合わせて、最適なものを選択します。複数の薬を組み合わせて使うこともあります。ここでは代表的な薬をご紹介します。実際の処方については、診察時に担当医が患者さんの状態に合わせて判断します。
| 薬の種類 | 特徴・主な対象 |
|---|---|
| メトホルミン (ビグアナイド薬) |
肝臓での糖の産生を抑え、インスリンの働きを改善する。2型糖尿病の第一選択薬として世界的に広く使用される。低血糖を起こしにくく、体重増加も少ない。 |
| SGLT2阻害薬 | 腎臓で余分な糖を尿として排出する。血糖改善に加え、体重減少・血圧低下・心臓・腎臓への保護効果も期待できる。近年注目されている薬。 |
| DPP-4阻害薬 | 食後にインスリン分泌を促すホルモンの分解を抑制し、血糖値を下げる。低血糖を起こしにくく、高齢者にも使いやすい。 |
| スルホニル尿素薬 (SU薬) |
膵臓に直接働きかけてインスリン分泌を促す。効果が強い一方、低血糖や体重増加に注意が必要。 |
内服薬に加えて、注射薬として使用されるGLP-1受容体作動薬・GIP/GLP-1受容体作動薬があります。これらはインスリンとは異なる仕組みで血糖値を下げる注射薬です。
| 注射薬の種類 | 特徴 |
|---|---|
| GLP-1受容体作動薬 | 食後のインスリン分泌を促し、食欲を抑える効果もある。体重減少効果が高く、心臓・腎臓への保護効果も期待できる。週1回の注射製剤が多い。 |
| GIP/GLP-1 受容体作動薬 |
GLP-1に加えGIPという別のホルモンにも作用する新しいタイプの注射薬。より強い血糖改善・体重減少効果が期待できる。週1回投与。 |
内服薬・注射薬を使用しても血糖コントロールが不十分な場合や、血糖値が非常に高い場合には、インスリン注射による治療が必要になることがあります。
当院では、すでにインスリン治療を継続中の方のフォローアップ・調整に対応しています。インスリンの新規導入が必要な場合は、専門医療機関へご紹介しております。
Q. 薬を飲み始めたら一生やめられませんか?
必ずしもそうではありません。生活習慣の改善によって血糖値が安定すれば、薬を減量・中止できるケースもあります。自己判断での中止は危険ですので、必ず担当医にご相談ください。
Q. 副作用が心配です。
現在使用されている血糖降下薬は安全性が高く、適切に使用すれば多くの方が問題なく継続できます。ただし、薬の種類によって低血糖・消化器症状・尿路感染などの副作用が起こる場合があります。気になる症状があれば遠慮なくご相談ください。
Q. 血糖値が下がったら自分で薬をやめてもいいですか?
自己判断での中止は大変危険です。血糖値が下がっているのは薬の効果であることが多く、急にやめると血糖値が急上昇し、合併症のリスクが高まります。減薬・中止の判断は必ず担当医と相談して行ってください。
Q. インスリン注射は痛いですか?
現在使用されている注射針は非常に細く、ほとんどの方が「ほぼ痛みを感じない」とおっしゃっています。注射に対して不安がある方も、まずはお気軽にご相談ください。
治療中はHbA1cを定期的に測定し、血糖コントロールの状態を確認します。
| 状況 | HbA1c目標値 |
|---|---|
| 一般的な目標 | 7.0% 未満 |
| より厳格な管理が望ましい場合 | 6.0% 未満 |
| 高齢者・低血糖リスクが高い場合 | 8.0% 未満 |
※目標値は年齢・合併症の有無・使用している薬・低血糖リスクなどによって、担当医が個別に設定します。
当院では、「健診で血糖値が高いと言われた」「糖尿病と診断されたが通院できていない」「現在治療中だが血糖値がなかなか下がらない」など、どの段階の方でもお気軽にご相談いただけます。糖尿病は長期にわたる管理が必要な病気です。当院は地域の皆さまの「身近なかかりつけ医」として、患者さん一人ひとりの生活スタイルに合わせた、無理のない治療・管理をサポートします。
当院では糖尿病専門医は在籍していませんが、2型糖尿病の管理・治療・生活習慣指導を行っています。1型糖尿病の治療およびインスリンの新規導入が必要な場合は、専門医療機関へご紹介します。すでにインスリン治療を継続中の方は、引き続き当院でフォローアップが可能です。
① 受付・問診
血糖値の経過・服薬状況・健診結果・既往歴・家族歴などをお聞きします。健康診断の結果表や、他院からの紹介状・検査データがあればご持参ください。
② 血圧測定・身体診察
血圧・体重・腹囲などを測定し、院長が問診・身体診察を行います。
③ 検査(必要に応じて)
血糖値の状態や臓器への影響を調べるため、以下の検査を実施することがあります。
| 検査の種類 | 目的 |
|---|---|
| 血液検査 | 血糖値・HbA1c・脂質・腎機能・肝機能・電解質などの確認 |
| 尿検査 | 尿糖・尿タンパクの有無(腎臓への影響を確認) |
| 心電図 | 心臓への負担・不整脈の有無確認 |
| 胸部X線 | 心臓の大きさ・肺の状態確認 |
④ 診断・治療方針の決定
検査結果をもとに現在の血糖コントロールの状態を評価し、生活習慣指導・食事・運動のアドバイスを行います。必要に応じて血糖降下薬を処方します。
⑤ 定期通院・フォローアップ
糖尿病は長期管理が必要な病気です。定期的に血糖値・HbA1c・体重・血圧・尿検査などを確認しながら、治療方針を調整していきます。通院間隔は患者さんの状態に合わせて個別に設定します。
| 検査項目 | 頻度の目安 |
|---|---|
| HbA1c・血糖値 | 1〜3ヵ月ごと |
| 尿検査(尿タンパク) | 3〜6ヵ月ごと |
| 血液検査(腎・肝機能・脂質) | 3ヵ月ごと |
糖尿病は、適切な治療と生活習慣の改善を続けることで、十分にコントロールできる病気です。「症状がないから大丈夫」と放置せず、まずは現在の血糖値の状態を正しく把握することから始めましょう。
久が原ファミリークリニックは、地域の皆さまの「身近なかかりつけ医」として、糖尿病の管理・治療を長期にわたってサポートします。「少し血糖値が気になる」という段階でも、どうぞお気軽にご相談ください。一緒に、長く健やかな毎日を目指しましょう。