こんな症状ありませんか?
- 大きないびきを指摘されたことがある
- 寝ている時に呼吸が止まっていると指摘されたことがある
- いくら寝ても朝疲れがとれていない、朝頭痛がする
- 昼間の眠気・居眠りで困ることがある(仕事・会議・運転中など)
- 充分な睡眠をとっても、疲れが取れない
- 夜間に何度も目が覚める
上記の項目に1つでも当てはまる場合は睡眠時無呼吸症候群の可能性があります。十分に眠れないことで集中力が落ち、日常生活の質が低下するなどの悪影響が生じてしまいます。生活の質の低下によって、様々な生活習慣病の発症リスクが高まります。心当たりのある方はお早めに当院へご相談ください。
睡眠時無呼吸症候群とは
睡眠時無呼吸症候群(Sleep Apnea Syndrome;SAS)とは、眠っている間に呼吸が止まる「無呼吸」と呼吸の回数が減る「低呼吸」を繰り返す疾患です。
眠っている際に空気の通り道となっている気道が何らかの原因によって閉塞してしまうと呼吸が止まったり、低呼吸状態となってしまいます。
気道が閉塞してくると狭い隙間を空気が通ろうとするので、「いびき」が生じやすい状態となり、それが更に進んで完全に塞がれてしまうと空気が通る隙間がなくなり、「無呼吸」になるのです。
近年、睡眠時無呼吸症候群の罹患者は増加傾向にあり、日本では200万人以上の方が罹患していると報告されています。眠っている間に呼吸が止まる、または呼吸が浅く弱くなることで、身体が低酸素状態となり、その結果日常生活に様々な障害を引き起こす疾患ですが、ご自身ではなかなか気付きにくい疾患です。昼間の異常な眠気や、ご家族やパートナーからいびきや呼吸音について指摘された時には、お気軽に当院までご相談ください。
睡眠時無呼吸症候群の種類と原因
SASには、「閉塞性睡眠時無呼吸症候群」と「中枢性睡眠時無呼吸症候群」とそれらの合わさった「混合性睡眠時無呼吸症候群」の3つがあります。
(1) 閉塞性睡眠時無呼吸症候群(Obstructive Sleep Apnea Syndrome; OSAS)
SASの患者さんの大半が閉塞性無呼吸症候群(OSAS)です。OSASでは、上気道や咽頭周囲の呼吸の通り道が狭くなることにより生じます。その要因は主に肥満によるもので、肥満により首や喉まわりに脂肪が沈着しスペースが狭くなってしまいます。その他、扁桃肥大や加齢による咽頭周囲の筋肉のたるみ、生まれつきの顔、顎、首の形で咽頭周囲が狭いことなどが原因となります。

(2) 中枢性睡眠時無呼吸症候群(Central Sleep Apnea Syndrome; CSAS)
脳から呼吸指令が一時的に停止するため、上気道の閉塞がないにも関わらず、無呼吸になる状態です。CSASは非常に少なく、SASの人の50人に1人ぐらいの割合です。CSAに陥るメカニズムは様々ですが、心不全や脳卒中が背景疾患として多いとされています。逆にそれらがない場合には積極的にCSASを疑うことはありません。
睡眠時無呼吸症候群の合併症
睡眠時に無呼吸状態になると、呼吸を再開する時に身体は眠っていても脳が一時的に覚醒した状態になります。一時的に脳が覚醒すると、交感神経が活性化されてしまいます。無呼吸発作が繰り返され、また頻回な覚醒反応により睡眠が分断されてしまいます。そのことによりSASは生活習慣病や心疾患、脳卒中など様々な病気のリスクになることが知られています。
- 高血圧
- SASのある方の高血圧発症率は通常の2~3倍とされています。
上記のように、無呼吸・呼吸再開のパターンを繰り返すために交感神経が活性化され、血圧変動が持続してしまうのです。
また、降圧剤を使用しても血圧を目標値にコントロールできない薬剤抵抗性の高血圧も8割近くが睡眠時無呼吸症候群を合併していたことが報告されています。
睡眠時無呼吸症候群に対して適切な治療を行うことで、血圧の改善も期待できます。
- 虚血性心疾患
(狭心症、心筋梗塞)
- 睡眠時無呼吸症候群は心臓や血管へ負担をかけるため、狭心症・心筋梗塞といった虚血性心疾患を合併するリスクは通常の約2~3倍になると報告があります。また逆に虚血性心疾患の罹患者が睡眠時無呼吸症候群を合併するリスクが約2倍になるという報告もあります。
- 不整脈
- 無呼吸・呼吸再開のパターンを繰り返すために交感神経が活性化や、無呼吸による低酸素などの影響で不整脈が起こりやすくなります。「心房細動」という不整脈の発症リスクについて、重症のSASでは4倍以上であったという報告があります。
- 心不全
- 心不全は心臓が正常に働かず酸素や血液などを全身に供給できなくなる状態です。SASは睡眠中に交感神経が優位になり心臓を働かせようとするため、心臓が過労状態になり、心機能に障害が起こるようになります。
心不全患者の3~4割が睡眠時無呼吸症候群を合併していると報告されており、また重症の睡眠時無呼吸症候群がある場合、死亡率が2~3倍高くなることも報告されています。
- 糖尿病
- OSASが糖尿病を誘発するメカニズムは明確には解明されていませんが、糖尿病患者の約2割がOSASであると報告されています。OSASと糖尿病はいずれも肥満を背景としている点で重なりがあります。
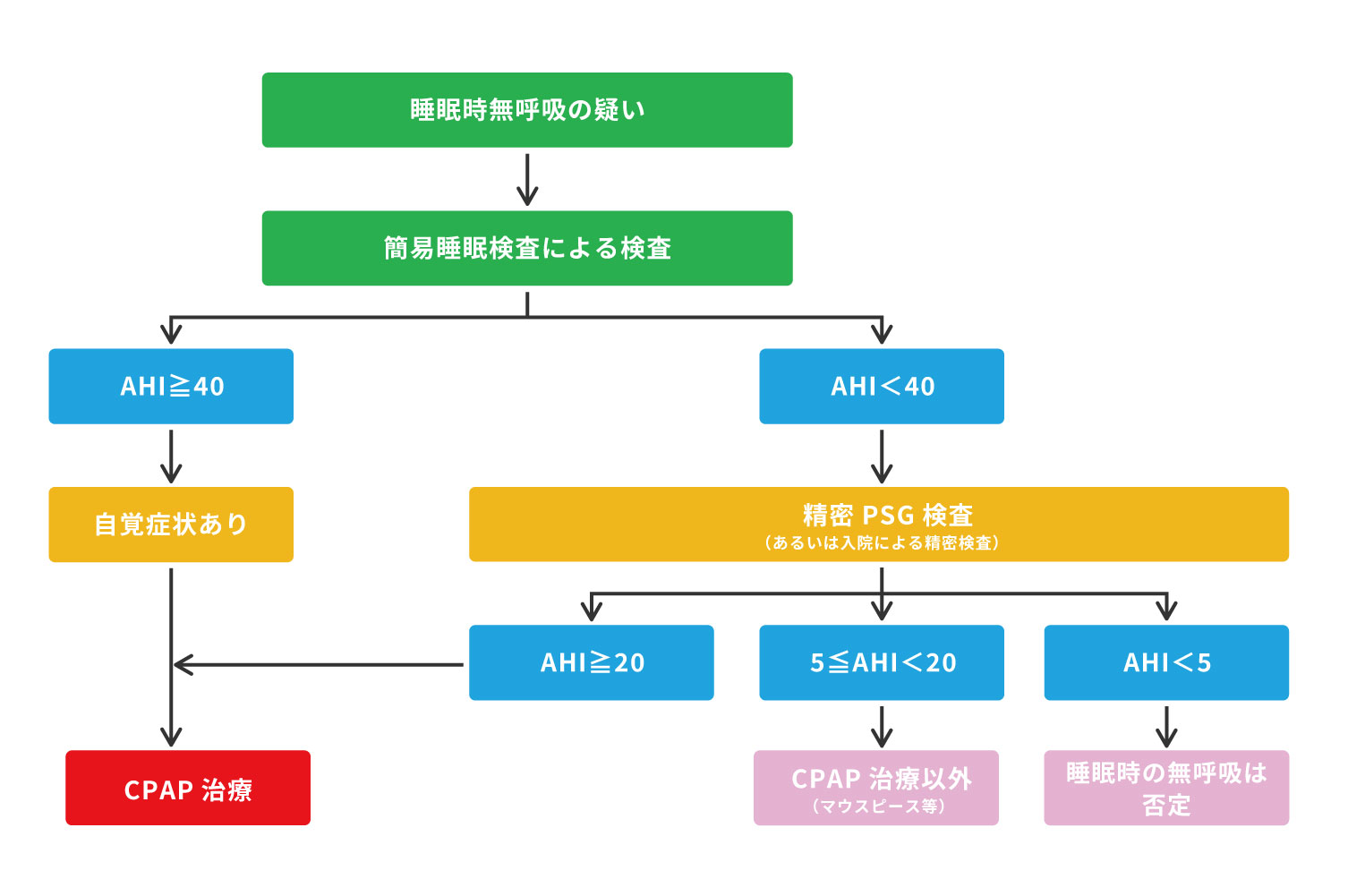
睡眠時無呼吸症候群の治療
CPAP療法
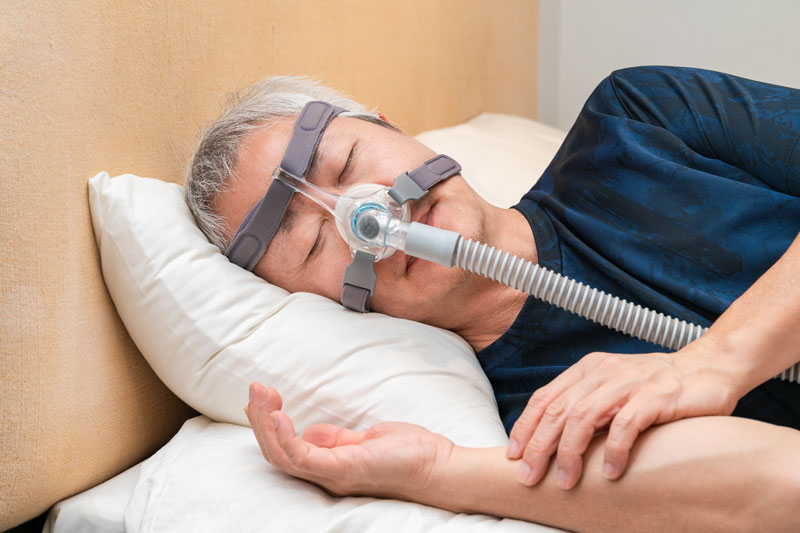
「Continuous Positive Airway Pressure」の頭文字をとって、「CPAP(シーパップ)療法:経鼻的持続陽圧呼吸療法」と呼ばれます。 閉塞性睡眠時無呼吸タイプに有効な治療方法として有効性・安全性が高く全世界で最も普及している治療法です。 睡眠時に専用の鼻マスクを装着し、適切に加圧した空気で持続的に陽圧をかけ上気道の閉塞部位を押し広げることによって睡眠時の無呼吸・低呼吸や〝いびき〟を軽減させる方法です。
CPAP以外の治療
- 生活習慣改善
- 肥満や内蔵脂肪型肥満は無呼吸を起こすリスクを高めますので、食事や運動などで減量を行いましょう。また飲酒は睡眠時に筋肉を弛緩させるため、無呼吸が起こりやすくなります。毎日の飲酒は控え、飲酒時も適量を守ってください。
睡眠時は仰向けに寝ると気道が狭くなりやすいため、横向きの姿勢で眠ることがおすすめです。
- マウスピース装着
- 睡眠時に舌根部がのど側に落ち込んで気道を塞いでいるようなタイプの無呼吸には、特殊なオーダーメイドマウスピースが有効な場合があります。
患者様それぞれの口の形にあわせたマウスピースを歯科医院で作成してもらう必要があります。
治療継続の外来通院
CPAP導入後は月1回の受診が必要です。CPAPの使用状況やデータ解析を行い、治療効果を判定します。

 友だち追加
友だち追加