脂質異常症(高脂血症)|大田区久が原の内科・小児科|久が原ファミリークリニック|池上駅徒歩12分・土曜日も診察対応
脂質異常症(高脂血症)
hyperlipidemia(Dyslipidemia)
hyperlipidemia(Dyslipidemia)

「健診でコレステロールが高いと言われたけど、体調は特に問題ない」と放置していませんか?
脂質異常症は、血液中のコレステロールや中性脂肪のバランスが崩れた状態です。高血圧や糖尿病と同様に、自覚症状がほとんどないまま静かに進行するのが特徴です。気づかないうちに血管の壁にコレステロールが蓄積し、動脈硬化が進んでいきます。放置すると、心筋梗塞や脳梗塞など、命に関わる病気のリスクが大きく高まります。
脂質異常症は、早めに発見して生活習慣を見直すことで、合併症のリスクを大幅に下げることができる病気です。「症状がないから大丈夫」と思わず、まずは一度、現在の状態を確認することが大切です。気になる方は、どうぞお気軽に当院へご相談ください。
上記の項目に一つでも当てはまる方は、どうぞお気軽に当院へご相談ください。自覚症状がない段階でも、早めに状態を把握しておくことが将来の大きなリスクを防ぐ最善の方法です。
「脂質異常症」という言葉を聞いたことはあっても、具体的にどのような状態なのか、よくわからないという方も多いのではないでしょうか。以前は「高脂血症」や「高コレステロール血症」と呼ばれていましたが、HDL(善玉)コレステロールが低い状態も含めて管理する必要があることから、2007年に「脂質異常症」という名称に統一されました。
血液中には、コレステロールや中性脂肪などの「脂質」が含まれています。これらの脂質は、細胞膜やホルモンの材料、エネルギー源として体にとって欠かせない成分です。しかし、そのバランスが崩れると血管にダメージを与え、さまざまな病気を引き起こす原因となります。
LDLコレステロールは、肝臓で作られたコレステロールを全身の細胞へ運ぶ役割を担っています。体にとって必要な成分ですが、増えすぎると余分なコレステロールが血管の壁に入り込み、蓄積して「プラーク」と呼ばれる塊を形成します。これが動脈硬化の主な原因となることから、「悪玉」と呼ばれています。140mg/dL以上で脂質異常症と診断されます。
HDLコレステロールは、血管の壁に蓄積した余分なコレステロールを回収して肝臓に戻す、いわば「血管のお掃除役」です。HDLが十分にあると動脈硬化の進行を抑える働きがありますが、低下するとコレステロールの回収がうまく行われなくなり、動脈硬化が進みやすくなります。40mg/dL未満で脂質異常症と診断されます。
中性脂肪は、食事から摂取したエネルギーが余った際に体内に蓄えられる脂肪で、体を動かすエネルギー源として重要な役割を果たしています。しかし、食べ過ぎや飲み過ぎ、運動不足が続くと中性脂肪が増加し、動脈硬化を進行させる原因となります。空腹時採血で150mg/dL以上で脂質異常症と診断されます。なお、中性脂肪が極端に高い場合(500mg/dL以上)は、急性膵炎を引き起こすリスクもあるため注意が必要です。
LDLコレステロールが非常に高い方の中には、「家族性高コレステロール血症」という遺伝性の病気が原因のケースがあります。生まれつきLDLコレステロールの処理がうまく行われないため、若い世代でも動脈硬化が急速に進み、若年での心筋梗塞リスクが高まります。ご家族にコレステロールが極端に高い方や、55歳未満(男性)・65歳未満(女性)で心筋梗塞・狭心症を起こした方がいる場合は、早めにご相談ください。
脂質異常症の最大の問題は、自覚症状がないまま血管が静かにダメージを受け続けることです。「体調は普通だから大丈夫」と放置していると、気づかないうちに動脈硬化が進行し、ある日突然、命に関わる病気を引き起こすことがあります。
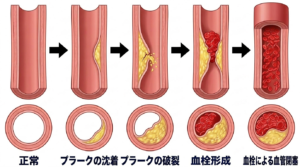
血液中のLDL(悪玉)コレステロールが増えすぎると、血管の壁の内側に入り込み、酸化・変性することで「プラーク」と呼ばれる塊を形成します。プラークが大きくなると血管の内側が狭くなり、血液の流れが悪化します。
さらに危険なのは、このプラークが何らかの拍子に破れてしまうことです。プラークが破綻すると、その部分を修復しようとして血の塊(血栓)が形成されます。この血栓が血管を完全に塞いでしまうと、その先の組織や臓器に血液が届かなくなり、重大な病気を引き起こします。動脈硬化は全身の血管で起こる可能性があり、どの血管が影響を受けるかによって、発症する病気が異なります。
| 合併症 | 内容 |
|---|---|
| 脳梗塞・脳卒中 | 脳の血管が詰まったり破れたりすることで、脳細胞に酸素や栄養が届かなくなる。手足の麻痺・言語障害・意識障害などの後遺症が残ることがある。 |
| 心筋梗塞・狭心症 | 心臓に血液を送る冠動脈が狭くなったり詰まったりする。激しい胸の痛みや呼吸困難を引き起こし、命に関わることもある。 |
| 末梢動脈疾患(PAD) | 足の血管が動脈硬化によって狭くなり、血流が低下する。歩行時の足の痛みやしびれが起こり、重症化すると壊疽・足の切断につながることもある。 |
| 急性膵炎 | 中性脂肪が極端に高い状態(500mg/dL以上)が続くと、膵臓に炎症が起こる急性膵炎を発症することがある。腹痛・吐き気・発熱などを伴う重篤な状態になることもある。 |
脂質異常症単独でも動脈硬化のリスクは高まりますが、高血圧・糖尿病・肥満・喫煙などが重なると、そのリスクはさらに大幅に上昇します。これらの危険因子は「重なるほど掛け算式にリスクが増える」ことが知られており、複数の生活習慣病をお持ちの方は特に注意が必要です。
脂質異常症による合併症は、一度発症すると元の状態に戻すことが難しく、その後の生活の質を大きく低下させてしまう可能性があります。「症状がないから大丈夫」と放置せず、定期的な検査と早めの治療開始が、将来の健康を守るための最大の鍵です。
脂質異常症の診断は、血液検査によって行われます。自覚症状がほとんどない段階でも、採血によってコレステロールや中性脂肪の値を測定することで、脂質異常症や将来の動脈硬化リスクを把握することができます。健康診断で異常を指摘された方は、症状がなくても早めに受診して現在の状態を正確に確認することが大切です。
現在の症状の有無、既往歴、ご家族の病歴(特に脂質異常症や若年での心筋梗塞・脳卒中の有無)、普段の食事内容・運動習慣・喫煙・飲酒の状況などについて詳しくお伺いします。脂質異常症は生活習慣と深く関わる病気であるため、生活背景の把握が適切な治療方針の決定に欠かせません。
脂質異常症の診断において最も基本となる検査です。LDLコレステロール・HDLコレステロール・中性脂肪・Non-HDLコレステロールを測定します。また、脂質異常症の原因となる他の病気(甲状腺機能低下症・糖尿病など)がないかを確認するため、必要に応じて血糖値や甲状腺ホルモンなどの項目も合わせて検査します。
身長・体重・腹囲などを測定し、肥満の有無やその程度を確認します。肥満、特に内臓脂肪型肥満は脂質異常症の重要なリスク因子のひとつです。血圧の測定も合わせて行い、高血圧など他の生活習慣病のリスクも総合的に評価します。
脂質異常症は、以下のいずれかに該当する場合に診断されます。境界域の値であっても、高血圧・糖尿病・喫煙など他のリスク因子がある場合は、治療の必要性を検討します。
| 検査項目 | 診断基準 | 分類 |
|---|---|---|
| LDLコレステロール | 140mg/dL以上 | 高LDLコレステロール血症 |
| 120〜139mg/dL | 境界域高LDLコレステロール血症 | |
| HDLコレステロール | 40mg/dL未満 | 低HDLコレステロール血症 |
| 中性脂肪(トリグリセライド) | 150mg/dL以上(空腹時) | 高トリグリセライド血症 |
| 175mg/dL以上(随時) | ||
| Non-HDLコレステロール | 170mg/dL以上 | 高Non-HDLコレステロール血症 |
| 150〜169mg/dL | 境界域高Non-HDLコレステロール血症 |
・空腹時とは、10時間以上の絶食後の状態を指します。ただし水・お茶などカロリーのない水分の摂取は可とします。
・Non-HDLコレステロールは「総コレステロール値-HDLコレステロール値」で算出されます。中性脂肪が高い方や食後採血の場合に、LDLコレステロールに代わる指標として用いられます。
参考:日本動脈硬化学会 動脈硬化性疾患予防ガイドライン2022年版
脂質異常症の治療方針は、コレステロールや中性脂肪の数値だけで決まるわけではありません。高血圧・糖尿病・喫煙・肥満・家族歴など、他の動脈硬化リスク因子を合わせて総合的に評価することが重要です。同じLDLコレステロールの値であっても、他のリスク因子が多い方ほど治療の優先度が高くなります。当院では、数値だけでなく患者さんの生活背景やリスク全体を丁寧に把握したうえで、最適な治療方針をご提案します。
また、LDLコレステロールが180mg/dL以上の方は、遺伝性の病気である「家族性高コレステロール血症」の可能性も考慮し、さらに詳しい精査が必要となる場合があります。
脂質異常症と診断されたら、次のステップは「どこまで数値を下げるか」という目標値を設定することです。目標とするLDLコレステロールの値は、患者さん一人ひとりの状態によって異なります。同じLDL値でも、過去に心筋梗塞や脳梗塞を起こしたことがある方と、これまで大きな病気がない方とでは、目指すべき目標値が大きく変わります。
リスク区分はまず、過去に狭心症・心筋梗塞や脳梗塞などを起こしたことがあるかどうかによって、二次予防と一次予防に分けられます。一次予防の方はさらに、年齢・性別・血圧・喫煙・糖尿病・家族歴などをもとに低リスク・中リスク・高リスクに分類され、それぞれに目標値が設定されます。
以下の表でリスク区分と目標値の目安をご確認ください。なお、リスク区分の詳細な評価は医師が行います。ご自身のリスクや目標値について疑問がある場合は、お気軽にご相談ください。
| 治療方針の原則 | 管理区分 | 脂質管理目標値(mg/dL) | |||
|---|---|---|---|---|---|
| LDL-C | Non-HDL-C | TG | HDL-C | ||
| 一次予防 まず生活習慣の改善を行った後 薬物療法の適用を考慮する |
低リスク | <160 | <190 | <150(空腹時)*** <175(随時) |
≧40 |
| 中リスク | <140 | <170 | |||
| 高リスク | <120 <100* |
<150 <130* |
|||
| 二次予防 生活習慣の是正とともに 薬物治療を考慮する |
狭心症・心筋梗塞、脳梗塞などの既往 | <100 <70** |
<130 <100** |
<150(空腹時)*** <175(随時) |
≧40 |
出典:日本動脈硬化学会 動脈硬化性疾患予防ガイドライン2022年版
脂質異常症の治療においても生活習慣の改善は薬による治療と並ぶ重要な「治療の柱」です。食事療法・運動療法・禁煙・節酒に取り組むことで、コレステロールや中性脂肪の値を改善し、動脈硬化の進行を防ぐことができます。「少し数値が高い」段階であれば、生活習慣の改善だけで正常範囲に戻ることも珍しくありません。
脂質異常症の改善において、食事内容の見直しは最も効果的な手段のひとつです。「食べてはいけないものがある」というわけではなく、何を控え、何を積極的に摂るかを意識することが大切です。
| 控えたいもの | 具体的な食品例 | 理由 |
|---|---|---|
| 飽和脂肪酸 | 肉の脂身・バター・生クリーム・ラード・チーズ | LDLコレステロールを増加させる |
| トランス脂肪酸 | マーガリン・ショートニング・市販の菓子パン・揚げ物 | LDLコレステロールを増加させ、HDLコレステロールを低下させる |
| 糖質・甘い飲み物 | 清涼飲料水・菓子類・白米の食べすぎ | 中性脂肪を増加させる |
| アルコール | ビール・日本酒・チューハイなど | 中性脂肪を増加させる |
| 摂りたいもの | 具体的な食品例 | 理由 |
|---|---|---|
| n-3系多価不飽和脂肪酸 | サバ・イワシ・サンマ・アジなどの青魚 | LDLコレステロール・中性脂肪を低下させる |
| 食物繊維 | 野菜・豆類・きのこ類・海藻・穀物 | コレステロールの吸収を抑制する |
| 植物性たんぱく質 | 豆腐・納豆・豆乳・味噌 | LDLコレステロールを低下させる |
減塩(1日6g未満)を心がけましょう。脂質異常症は高血圧を合併しやすく、減塩は血圧管理にもつながります。また、食べ過ぎを防ぐために1日3食を規則正しく食べる習慣を大切にしましょう。肥満は脂質異常症の重要なリスク因子であるため、適切なエネルギー摂取量を意識することも重要です。
適度な運動は、中性脂肪を低下させ、HDL(善玉)コレステロールを増加させる効果があります。また、体重管理や肥満解消にもつながり、脂質異常症の改善に大きく貢献します。
ウォーキング・軽いジョギング・水泳・サイクリングなどの有酸素運動が効果的です。1日30分以上・週150分以上を目標にしましょう。「少しきつい」と感じる程度(会話ができるギリギリのペース)が最適な強度です。まずは日常生活に「プラス10分」の歩行を取り入れることから始めてみてください。
スクワット・腕立て伏せ・ダンベル体操などの筋力トレーニングを週2〜3回取り入れると、基礎代謝が上がり脂質代謝の改善につながります。有酸素運動と組み合わせることでより大きな効果が期待できます。
喫煙はHDL(善玉)コレステロールを低下させ、動脈硬化を加速させます。1日1本であっても心筋梗塞・脳卒中のリスクが高まることがわかっており、脂質異常症の改善には禁煙が不可欠です。禁煙外来のご利用もお気軽にご相談ください。
アルコールは中性脂肪を増加させる大きな原因のひとつです。1日あたりのアルコール摂取量を25g以下(ビール中瓶1本・日本酒1合程度)に抑え、週に2日以上の休肝日を設けることを目標にしましょう。
生活習慣の改善は、完璧を目指すよりも「無理なく続けられること」が最も重要です。一人で悩まず、当院のスタッフと一緒に無理のない改善プランを考えていきましょう。
脂質異常症の治療は、まず食事・運動などの生活習慣の改善から始まります。しかし、一定期間取り組んでも目標値に達しない場合や、リスクが高く最初から薬が必要と判断された場合には、薬による治療が追加されます。薬を使う目的は「数値を下げること」だけでなく、心筋梗塞・脳梗塞などの重大な病気を予防することにあります。
脂質異常症の治療薬にはいくつかの種類があり、患者さんの脂質の状態・リスク区分・合併症などに応じて適切な薬が選択されます。複数の薬を組み合わせて使うこともあります。
| 薬の種類 | 主な効果 | 特徴・補足 |
|---|---|---|
| スタチン (HMG-CoA還元酵素阻害薬) |
LDL↓↓ | 脂質異常症治療の第一選択薬。心筋梗塞・脳梗塞の予防効果が最もエビデンスの強い薬。まれに筋肉痛・脱力感が起こることがある。 |
| エゼチミブ | LDL↓ | 腸からのコレステロール吸収を抑える。スタチンとの併用でさらなるLDL低下が期待できる。スタチンが使いにくい方の代替にもなる。 |
| PCSK9阻害薬 | LDL↓↓↓ | 注射薬。LDLを大幅に低下させる。家族性高コレステロール血症やスタチン最大量でも目標値に届かない場合に使用。 |
| フィブラート系薬 | TG↓ HDL↑ | 中性脂肪が高い場合に有効。スタチンとの併用には注意が必要な場合がある。 |
| 選択的PPARαモジュレーター | TG↓ HDL↑ | フィブラート系と同様にPPARαに作用するが、より選択性が高く副作用が少ない改良型。中性脂肪が高い場合やHDLが低い場合に使用される。スタチンとの併用も可能。 |
| EPA製剤 (イコサペント酸エチル) |
TG↓ | 魚油由来の薬。中性脂肪を低下させ、動脈硬化の進展抑制・心血管イベントの予防効果が報告されている。 |
薬を開始した後は、効果の確認と副作用のチェックのために定期的な血液検査が必要です。目標値に達した後も、自己判断で薬をやめると数値が再び上昇することがほとんどです。治療の継続・中止については必ず医師にご相談ください。
Q. 薬を飲み始めたら一生飲み続けなければいけないですか?
生活習慣が改善され、脂質の数値が目標値を安定して下回るようになった場合には、医師の判断で減薬・中止を検討することがあります。ただし、二次予防(狭心症・心筋梗塞、脳梗塞などの既往がある方)の場合は、再発予防のために継続が原則となります。
Q. 副作用が心配です。
最も注意が必要な副作用は、スタチンによる筋肉への影響(筋肉痛・脱力感)です。症状が出た場合はすぐにご相談ください。多くの方は副作用なく継続できています。気になる症状があれば薬の種類・量の調整が可能ですので、遠慮なくお申し出ください。
脂質異常症の治療は、一度受診して終わりではなく、定期的に通院しながら数値の変化を確認し、必要に応じて治療を調整していく継続的なものです。初診時の検査内容(問診・血液検査・身体測定)については「第3章 脂質異常症の検査・診断基準」をご参照ください。
治療を開始した後は、基本的に月1回の受診をお願いしています。状態が安定している場合は、1.5~2か月に1回程度に間隔を延ばすこともあります。また、3〜4か月に1回は血液検査を行い、脂質値の変化や薬の効果・副作用を評価します。数値が改善した後も、自己判断で通院をやめてしまうと脂質値が再び上昇することがほとんどです。継続的な管理が、心筋梗塞・脳梗塞などの予防につながります。
| 受診頻度 | 内容 |
|---|---|
| 月1回 | 体調・服薬状況・生活習慣の確認。必要に応じて薬の調整。状態が安定している場合は1.5~2か月に1回程度に延長することもある。 |
| 3〜4か月に1回 | 血液検査で脂質値・肝機能・腎機能などを評価。薬の効果・副作用を確認し、治療方針を見直す。 |
脂質異常症は「症状がないから大丈夫」と放置しやすい病気ですが、気づかないうちに動脈硬化が進み、心筋梗塞や脳梗塞のリスクが高まります。健診でコレステロールや中性脂肪の異常を指摘された方は、ぜひ一度ご相談ください。生活習慣の見直しから薬の管理まで、患者さんの状態に合わせて丁寧にサポートいたします。
まずは、お気軽にご予約ください。